![]() ��`
��`
�Տ��I�ɂ�6�����ȏ�̊̋@�\�����l�ُ̈�ƃE�C���X�������������Ă���a�Ԃ��� ���C�g�D�w�I�ɂ́C�喬��Ƀ����p������̂Ƃ����זE�Z���Ɛ��ۉ���F�߁C�̎������ɂ͎�X�̒��x�̊̍זE�̕ϐ��E������F�߂�ꍇ�ƒ�`����܂��D�����āC���̑g�D�����͐��ۉ��ƉE���Ǐ����f�����C�e�X���ۉ��istaging�j�Ɗ������igrading�j�̊e�i�K�ɕ����\�L����܂��D
![]() ����
����
�V���[���b�p���ށi1994�N�j
1994�N�ɔ��\���ꂽ�V���[���b�p���ނ́C�̉��E�C���X���C���ȖƉu���C��ܐ��C�����s���ɕa���ނ��C4�i�K��grading��5�i�K��staging�ɕ����ċL�ڂ����悤�ɂȂ�܂����D����ɁC�����[���b�p���ނ�HAI score�Ƃ̑Δ��������Ă��܂��iHepatology 19�F1513�C1994�j�D
grading
�V���[���b�p���� �����[���b�p���� HAI score minimal chronic hepatitis
non specific reactive hepatitis / CLH / CPH 1 - 3
mild chronic hepatitis
severe CLH, CPH / mild CAH 4 - 8
moderate chronic hepatitis
moderate CAH 9 - 12
severe chronic hepatitis
severe CAH with bridging necrosis 13 - 18
�@
staging
�V���[���b�p���� HAI score 0
no fibrosis
0
no fibrosis
1
mild fibrosis
1
fibrosis portal expansion
2
moderate fibrosis
�@ �@
3
severe fibrosis 3
bridging fibrosis
4
cirrhosis
4
cirrhosis
�@
�V���R���ށi1996�N�j
1967�N�̑�1�R�V���|�W�E���ō쐬���ꂽ�̑g�D�f�f��̓O���\����𒆐S�Ƃ������ǔ����ɂ��C�������Ɣ�����݂����Ƃ���ɓ���������܂����D���̌�1979�N�C1994�N�ɉ��ς���C1995�N�̑�19�R�V���|�W�E���Ō������ꂽ���e���C�V���R���ނƂ��Č��\����܂����D
| staging�F���ۉ��̒��x | activity�F�E���Ǐ����̒��x |
|
F0�F���ۉ����� |
A0�F�E���Ǐ����Ȃ� |
|
F1�F�喬��̐��ې��g�� |
A1�F�y�x�̉E���Ǐ������� |
|
F2�F���ې��̉ˋ��`�� |
A2�F�����x�̉E���Ǐ������� |
|
F3�F���t�̘c�݂��@�ې��ˋ��`�� |
A3�F���x�� �E���Ǐ������� |
|
F4�F�̍d�� |
�V���R���� �i1996�j
�@
HAI score�i1981�N�j
�����̉��̕a�Ԃ�喬����́C���t���C�喬��̉��ǂ̒��x�Ƒ@�ۉ��̒��x��4�̃J�e�S���[�ɕ��ނ��C����ʓI�ɃX�R�A���������̂ł��iHepatology 1�F431�C1981�j�D
| �T | �U | �V | �W | ||||
| bridging necrosis | ���t���̕ω� | �喬��̉��� | ���ۉ� | ||||
| A. none | 0 | A.�Ȃ� | 0 | A.�Ȃ� | 0 | A.�Ȃ� | 0 |
| B. mild | 1 | B. mild (��1/3) | 1 | B. mild (��1/3) | 1 | B.�喬��̐��ۑ��� | 1 |
| C. moderate (��50%) | 3 | C. moderate (1/3-2/3) | 3 | C. moderate (1/3-2/3) | 3 | C.bridging fibrosis | 3 |
| D. marked (��50%) | 4 | D. marked (��2/3) | 4 | D. marked (��2/3) | 4 | D.�̍d�� | 4 |
| E. moderate + bridging necrosis | 5 | �@ | |||||
| F. marked + bridging necrosis | 6 | ||||||
| G. Multilobular necrosis | 10 | ||||||
HAI score �ihistology activity index�j
�@
Scheuer�i1991�N�j
�X�R�A�����O�̓��e���̉��̕a�Ԃ�喬����́C���t���C�喬��̉��ǂ̒��x�Ƒ@�ۉ��̒��x��4�̃J�e�S���[�ɕ��ނ��C����ʓI�ɃX�R�A���������̂ł��iJ Hepatology 13�F372�C1991�j�D
| activity | fibrosis | ||
| portal / periportal | lubular | ||
| 0 | none or minimal | none | none |
| 1 | Portal inflammation | Inflammation but no necrosis | enlarged, fibrotic portal tracts |
| 2 | Mild piecemeal necrosis | focal necrosis or acidophil bodies | periportal or portal-portal septa but intact architecture |
| 3 | Moderate piecemeal necrosis | severe focal cell damage | fibrosis with architectural distortion but no obvious cirrhosis |
| 4 | Severe piecemeal necrosis | damage includes bridging necrosis | Probable or definite cirrhosis |
The Scheuer System
�@
II�D�̍d�ςɂ���
![]() �̍d�ςƂ�
�̍d�ςƂ�
�a���w�I��`
���x�̐��ۉ��C�̏��t�\���̔j��Ƃт܂̍Đ����ߌ`��
�Տ�
�㏞���Ɣ�㏞���ɕ��ނ���C��㏞���ɂ͉��t�C�����C�̐��]�ǂȂǂ̏Ǐo�����܂��D
![]() ����
����
�̉��E�C���X�C�A���R�[���C���ȖƉu���̉��CNASH �Ȃǂ������ƍl�����Ă��܂��D2018�N�̊̍d�ϐ����ʒ����ł́CC�^�̉��E�C���X��48.2%�CB�^�̉��E�C���X��11.5���C �A���R�[������19.9���CNASH��6.3���C�_�`�����،^��3.4���C���ȖƉu����2.7���C����������0.4���C��Ӑ���0.2���C����0.06���C����Ȋ����ǂ�0.01���C�����s����6.6���ł����D
![]() �Ǐ�
�Ǐ�
�̐��]���i��12�R�V���|�W�E���j
�����x�T
���_�Ǐ�F����-�o�����Y���̋t�]
���K�C���C�Ƃ��ɗ}�����
���炵�Ȃ��C�C�ɂƂ߂Ȃ��ԓx
�Q�l�����Fretrospective�ɂ�������ł��Ȃ��ꍇ������
�����x�U
���_�Ǐ�F�w��́i���C�ꏊ�j��Q�C�������Ⴆ�� (confusion)
�ُ�s���i��F�������܂��C���ϕi���S�~���Ɏ̂Ă�Ȃǁj
�Ƃ��ɌX����ԁi���ʂ̂�т����ŊJ�Ⴕ�C��b���ł���j
����Ȍ������������肷�邪�C��t�̎w���ɏ]���ԓx���݂���
�Q�l�����F������Ԃ��Ȃ�
�A�֎��ւ��Ȃ�
�H�����U�킠��
�����x�V
���_�Ǐ�F����������Ԃ܂��͂���Ϗ�Ԃ��C���R�I�ԓx���݂���
�n���X���i�قƂ�ǖ����Ă���j
�O�I�h���ŊJ�Ⴕ���邪�C��t�̎w���ɏ]��Ȃ��C�܂��͏]���Ȃ�
�i�ȒP�Ȗ��߂ɂ͉�������j
�Q�l�����F�H�����U�킠��i���҂̋��͂�������ꍇ�j
�w��͍͂��x�ɏ�Q
�����x�W
���_�Ǐ�F�����i���S�Ȉӎ��̏����j
�ɂݎh���ɔ�������
�Q�l�����F�h���ɑ��ĕ����̂��铮��C��������߂�Ȃǂ��݂���
�����x�X
���_�Ǐ�F�[����
�ɂݎh���ɂ��S���������Ȃ�
�̐��]�ǂ̐V�������ށiHepatology 35�F716�C2002�j
A�^�iAcute�j
�}���̕s�S�ł݂���]��
B�^�iBypass�j
�喬�`��z�n�o�C�p�X�ɂ��]�ǂŁC�̍d�ςȂǂ̊̎������Ƃ��Ȃ�Ȃ�
C�^�iCirrhosis�j
�̍d�ςƖ喬�����i�ǁC�喬�`��z�Z���H�o�C�p�X�ł݂���]��
���t
�����r�����r���l�̏㏸��F�߁C�����ɂ͊Ԑڃr�����r���l���D�ʂƂȂ�܂��D
����
underfilling ��
�z�����ʂ̌����Ɋ�Â��t�ł̐��ENa ����
overflow ��
�t�ł̐��ENa �ċz�����i
�������
���A�ܒ�R���F��ʂ̗��A�܂ł��R���g���[���ł��Ȃ�����
���A�ܕs�ϐ��F����p�̂��ߗL���ʂ̗��A�܂𓊗^�ł��Ȃ�����
�����Ǐo��
�@
�̐t�nj�Q
�f�f�
1. �������̍d�ςł���
2. �����N���A�`�j���l��1.5mg/dl����
3. 2���ȏ�̗��A��̒��~�ƃA���u�~���e�ʕ��ׂɂ���Ă������N���A�`�j���l�����P���Ȃ�
4. �V���b�N��Ԃł͂Ȃ�
5. �t�Ő��g�p����Ă��Ȃ�
6. �t������Q���F�߂��Ȃ��i�A�`����500mg/���C�������I���A<50/hpf�C�G�R�[�F����j
����
1�^�F�}���t��Q����ъ̐t�nj�Q�̒�`�ɍ��v
2�^�F�̐t�nj�Q�̒�`�͖��������C�}���t��Q�̒�`�ɂ͈�v���Ȃ�
�i�}���t��Q�F48���Ԉȓ��Ɍ���Cr��0.3mg/dl or 7���ȓ��Ɍ���Cr��50���j
����
�m���A�h���i����+�A���u�~������
�x��Q
�̔x�nj�Q
�x�����ǂ̊g����喬�����i�ǂɂ��x�����Ö��V�����g�������ƂȂ�x�̎_�f����Q
�喬�x��������
�喬�����i�ǂɔ����x�������x��������
![]() �f�f
�f�f
������
�B�@�\���i�ɔ����Č����������݂��܂��D
�����w����
�����\�ቺ
�����A���u�~���l�̒ቺ
�R�����E�G�X�e���[�[�̒ቺ
�������R���X�e���[���l�̒ቺ
�v���g�����r�����Ԃ̉���
�w�p�v���X�`���e�X�g�̒ቺ
���ۉ��}�[�J�[
�����q�A�������_�C�W�^�R���[�Q���C �v���R���[�Q���V�y�v�`�h�CMac-2�����^���p�N�����C���ِ��́C�I�[�g�^�L�V���̏㏸
�̍d�ς̔��ʎ��iZ��0�F�̍d�ρCZ��0�F�����̉��j�FZ=0.124 �~ ��-globulin�i%�j+ 0.001 �~�q�A�������_�i��g/l�j- 0.075 �~ �����i��/mm3�j- 0.413 �~ ���ʁi�j�F1�C���F2�j- 2.005�iHepatology Research 18�F252�C2000�j
�A�~�m�_�̑g���ω�
���������A�~�m�_�iBCAA�j�i���C�V���C�C�\���C�V���C�o�����j�̌����ƁC�F�����A�~�m�_�iAAA�j�i�t�F�j���A���j���C�`���V���j�̑���
Fischer ��iBCAA/AAA�j��BTR�iBCAA/�`���V���j�̒ቺ
�摜�f�f
�G���X�g�O���t�B
�����g�G���X�g�O���t�B
MR�G���X�g�O���t�B
����������
�Ö�᎓����������L�ڊ
�苒���� Ls �㕔�H���܂ŔF�߂�Ö�� Lm �����H���܂ŔF�߂�Ö�� Li �����H���݂̂̐Ö�� Lg-c ���啔�Ɍ��ǂ���Ö�� Lg-cf ���啔�����u⃕��ɘA�Ȃ�Ö�� Lg-f �u⃕��Ɍ��ǂ���Ö�� Lg-b �ݑ̕��ɂ݂���Ö�� Lg-a �H�啔�ɂ݂���Ö�� �`�� F0 ���Ì�ɐÖ�ᎂ��F�߂��Ȃ��Ȃ������� F1 �����I�Ȕ�r�I�ׂ��Ö�� F2 �A���̒����x�̐Ö�� F3 ���ߏ邢�͎�ᎏ�̑����Ö�� �F�� Cw ���F�Ö�� Cb �F�Ö�� ���ԏ��� RWM red wale marking CRS cherry red spot HCS hematocystic spot RC0 ���ԏ�����F�߂Ȃ����� RC1 ���ǓI�ɏ����F�߂���� RC2 RC1��RC3�̒��� RC3 �S�����ɑ����F�߂���� Te telangiectasis �o������ �o���� gushing bleeding spurting bleeding oozing bleeding �~���� red plug white plug �S������ erosin ulcer scar �@
�d�Ǔx
�̍d�ς̏d�Ǔx�肷����@�Ƃ���Child-Turcotte ���ނƂ��̕ϖ@�ł���Child-Pugh ���ނ��p�����Ă��܂��D
�\ Child-Turcotte ����
| �@ | class A | Class B | Class C |
|
�����A���u�~�� (g/dl) |
>3.5 |
3.0-3.5 |
<3.0 |
| �����r�����r�� (mg/dl) | <2.0 | 2.0-3.0 | >3.0 |
| �]�� | �i-�j | �T - �U | �V - �W |
| ���� | �i-�j | ���É\ | ���Í��� |
| �h�{��� | �ǍD | �قڗǍD | �s�� |
�@
�@
�\ Child-Pugh ����
| �@ | 1point | 2 point | 3 point |
|
�����A���u�~�� (g/dl) |
>3.5 |
2.8-3.5 |
<2.8 |
| �����r�����r�� (mg/dl) | <2.0 | 2.0-3.0 | >3.0 |
| �v���g�����r������ (%) | >70 | 40 - 70 | <40 |
| �]�� | �i-�j | �T - �U | �V - �W |
| ���� | �i-�j | ���É\ | ���Í��� |
Child A�F5-6 points�CChild B�F7-9 points�CChild C�F10-15 points
�@
�܂��C�̋@�\�Ɗ̐؏��p���̑I����Ƃ��āC���{�̊��������̏�Q�x���ނ�����Ă��܂��D
�\ Clinical Stage
| �@ | I | II | III |
| ���� | �i-�j | ���É\ | ���Í��� |
|
�����A���u�~�� (g/dl) |
>3.5 |
3.0-3.5 |
<3.0 |
| �����r�����r�� (mg/dl) | <2.0 | 2.0-3.0 | >3.0 |
| �v���g�����r������ (%) | >80 | 50 - 80 | <50 |
| ICG R15 (%) | <15 | 15-40 | <40 |
2���ڈȏオ�Y������stage
![]() ����
����
�R�E�C���X��
B�^�̍d�ρF�G���e�J�r��
C�^�㏞���̍d�ρF�G�����T+�O���W�i�i�̔����~�j/ �}���B���b�g�z���� / �n�[�{�j�[�z����
�G�v�N���[�T�z����+���x�g�[�� / �\�o���f�B
C�^��㏞���̍d�ρF�G�v�N���[�T�z�����i�E�C���X�r�����F90���j
�h�{�⋋
����ς��K�v�ʁF1.0- 1.5 g/kg
�G�l���M�[�K�v�ʁF25-30kcal/kg
���b�K�v�ʁF���G�l���M�[��20-25%
�����ɑ��鎡��
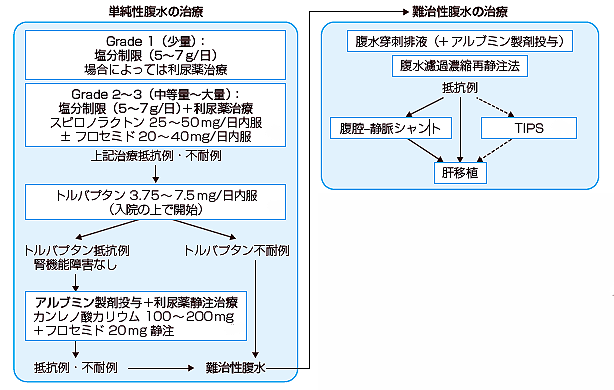
�P���������F������̐t�nj�Q���Ă��Ȃ�����
��������F���A���R������/ ���A��s�ϐ�����
�}�F�������Ái�̍d�ϐf�ÃK�C�h���C�� 2020�j
���������F<5-7g/��
���A��F�X�s���m���N�g�� / ���[�v���A��
�o�\�v���b�V����e�̝h�R��F�g���o�v�^���i�T���X�J®�j/ ���L�V�o�v�^���iVPA-985�j�iGastroenterol 124�F933�C2003�j
�o�\�v���b�V���U���́Fterlipressin�iGastroenterol 122�F923�C2002�j
��-�����_�o�쓮��Fmidodrine�iHepatology 28�F937�C1998�j
�A���u�~������
�������h�r�t
�����h�ߔZ�k�ĐÒ��@
�A���u�~����ߌ��ł�����̂́C�����G���h�g�L�V���̔Z�k�Ƃ�����肪����܂��i�̒_�X 46�F663�C2003�j�D
�o�z�Ö��I�̓��喬�Ö��Z���p�iTIPS�j
�o���z�Ö��I�ɃJ�e�[�e�����̐Ö��܂ő}�����C�̓��Ŋ̐Ö��Ɩ喬�̃V�����g���쐬���C�喬������������@�ł��D�̐��]�ǁC�̕s�S�̐i�s�C�S�s�S�̔����Ȃǂ������ǂƂ��ċ������C�̐��]�ǁC�S�@�\�s�S�C70�Έȏ�CChild-Pugh 12�_�ȏオTIPS�̋֊��Ƃ���Ă��܂��iHepatology 38�F258�C2003�j�Dpolytetrafluoroethylene-nitinol �J�o�[�X�e���g�̊J������1�N��84���C2�N��98���ƕ���Ă��܂��iRadiology 231�F820�C2004�j�D
LeVeen shunt
�������z�Ö��ɒ���������@�ŁC�����͉��P������̂́C�\��ɂ͉e�����Ȃ��Ƃ̕�����܂��iAm Surg 63�F157�C1997 �j�D
�̐��]�ǂɑ��鎡��
��`���H
40g/���ȉ�
������
���N�c���[�X�C���N�`�g�[��
�o����z�����R������
���t�@�L�V�~���i���t�L�V�}®�j�C���_�J�i�}�C�V���C�l�I�}�C�V���C�V�v���t���L�T�V���C���g���_�j�]�[���C�|���~�L�V��B�C���_�o���R�}�C�V��
���A�~�m�_
����
�J���j�`��
IVR
�o�喬�I�����s�H�ǐ�Ö@�iPTO�j
�o���[���lj��t�s���o�Ö��I�ǐ��p�iB-RTO�j
�H���E�ݐÖ�ᎂɑ��鎡��
�A��
Hb 8.0g/dl�ȉ��ŗA�����l��
1�P�ʂ�0.6-0.8g/dl�㏸
Shock index �i����/���k�������j
|
Shock index |
�@ |
|
0.5 |
���� |
|
1.0 |
1.0L�̑̉t�r�� |
|
1.5 |
1.5L�̑̉t�r�� |
|
2.0 |
2.0L�̑̉t�r�� |
�Ö@
�������ǎ��k�ivasoconstrictor�j�F�o�\�v���b�V����e�̝h�R��C��-blocker�C�J���x�W���[��
�喬���~���ivasodilator�j�F���Ɏ_��CCa�h�R��C�\�}�g�X�^�`��
���̑��F���A�܁CARB�CPPI
Sengstaken-Blakemore tube
�������I�Ö�ᎌ��F�p
�������I�d���Ö@
Interventional Radiology
�o��o�̓I�Ö�ᎍǐ��p�iPTO�Fpercutaneous transhepatic obliteration�j
�o���Ö��I�ǐ��p�iTIO�Ftransileocolic obliteration�j
�o���[���lj��t�s���o�Ö��I�ǐ��p�iB-RTO�Fballoon occluded retrograde transvenous obliteration�j
Lg-f�CLg-cf �ɓK��
�����I�B�����Ö��ǐ��p�iPSE�Fpartial splenic arterial embolization�j
�o�z�Ö��I�̓��喬�Ö��Z���p�iTIPS�j
��p�i�H�����f�p�CHassab��p�j
�喬�����ǂɑ��鎡��
�w�p�����C�փp���m�C�h
�ᕪ�q�w�p����6�J�����^�ɂ�銮�S�ĊJ�ʗ���33.3���C�����I�ĊJ�ʗ���50���ƕ���iJ Clin Gastroenterol 44�F448�C2010�j�C�u�^�̏����S���R���̒ᕪ�q�փp���m�C�h�ł́C�t������80���O��Ƃ���Ă��܂��iHepatology 73�F366�C2021�j�D
�����t�@����
PT-INR ��2-3�͈̔͂ɕۂ��Ƃ��]�܂����Ƃ���C�t������42-82���Ƃ���Ă��܂��iHepatorogy 73�F366�C2021�j�D
�A���`�g�����r��
�v���Z�{�Q�ɔ䂵�đt�����������Ƃ���Ă��܂��i55.6�� vs 19.4���j�iHepatol Res 48�F107�C2018�j�D
DOAC
���o���L�T�o���ł̑t������100���ł������Ƃ̕�����܂��iVascul Pharmacol 113�F86�C2019�j�D
�̈ڐA
2004�N1�����C���l�̔�㏞���E�C���X���̍d�ςɐ��̊̈ڐA���ی��K���ƂȂ�܂����D
MELD score 15�_�ُ킪�ڐA�K���Ƃ���Ă��܂��D
MELD score = 0.957�~Log e (creatinine mg/dl) + 0.378�~Log e (bilirubin mg/dl) + 1.120�~Log e (INR) + 0.6431
�@
III�D �A���R�[�����̏�Q�ɂ���
![]() �T�O
�T�O
�u�A���R�[�����v�Ƃ́C�����i�ʏ��5�N�ȏ�j�ɂ킽��ߏ�̈������̏�Q�̎�Ȍ����ƍl������a�ԂŁC�ȉ��̏��������҂��w���D
1�D�ߏ�̈����Ƃ́C1�����Ϗ��G�^�m�[��60g�ȏ�̈����i��K�����Ɓj�������D������������ALDH2���������҂ł́C1��40g���x�̈����ł��A���R�[�����̏�Q���N��������D
2�D�֎��ɂ�� ����AST�CALT����у�−GTP�l�����炩�ɉ��P����.
3�D�̉��E�C���X�}�[�J�[�C�R�~�g�R���h���A�R�́C�R�j�R�̂���������A���ł���D�i�A���R�[����w�����w������ҁF�u�A���R�[�����̏�Q�f�f��v2011�N�Łj
![]() �@��
�@��
����z�����ꂽ�A���R�[���̓A���R�[���E���f�y�f�iADH�Falcohol dehydrogensase�j�C�~�N���\�[���G�^�m�[���_���n�iMEOS�Fmicrosomal ethanol oxidizing system�j�C�J�^���[�[���ɂ��_�����܂����C�����Ƃł�MEOS���傫�Ȗ������͂����CP4502E1��key enzyme�ƂȂ�܂��D�_�������A���R�[���̓A�Z�g�A���f�q�h�ƂȂ�C�A���f�q�h�E���f�y�f�iALDH�Faldehyde dehydrogenase�j�ɂ�肳��Ɏ_������܂��D �����̃t���[���W�J�����̍זE��Q�̗v���ƍl�����܂����C�A�Z�g�A���f�q�h�̐��זE�������⏬���̒��ǃo���A�@�\�ቺ�ɂ�郊�|�����̖喬�������̐��ۉ��Ɋ֘A����ƍl�����Ă��܂��D
![]() �f�f
�f�f
�f�f� �i�����ȑ�������A ���c�ǁj
�A���R�[����
1. ��K�����Ɓi3���C5�N�ȏ�j
2. �֎��ɂ��AST�CALT�̒����ȉ��P�i4�T��80�P�ʈȉ��C�O�l��100�P�ʈȉ��̎���50�P�ʈȉ��j
3. �̉��E�C���X�}�[�J�[�͉A��
4. �֎��ɂ�莟�̌����̂������Ȃ��Ƃ�����z��
��-GTP�̒����ȉ��P�i4�T�őO�l��40%�ȉ��C���邢�͐���l��1.5�{�ȉ��j
��債�Ă����̑��̒����ȏk���i4�T�łقƂ�ǔF���ł��Ȃ��Ȃ�j
5. �ȉ��̃}�[�J�[���z���ł�����m��
�����g�����X�t�F�����̔����ψ�
CT�ő��肵���̗e�ς̑����i�P�ʕ\�ʐς�����720cm3�ȏ�j
�A���R�[�����̍זE���R�̂��z��
����GDH�iglutamate dehydrogenase�j��OCT�����iornithine carbamoyltransferase�j���㏸���CGDH/OCT�䂪0.6�ȏ�
��CDT�l�Fcarbohydrate-deficient transferrin/transferrin
�A���R�[�� + �E�C���X��
�̉��E�C���X�}�[�J�[���z����AST�CALT��������L�̏�����������
�i4�T��120�P�ʈȉ��C�O�l��120�P�ʈȉ��̎���70�P�ʈȉ��j
�A���R�[�����̏�Q�̕a�^����ѕa���f�f�i���{�A���R�[����w�����w������C2011�j
�A���R�[�������b�́iAlcoholic fatty liver�j
�̑g�D�a�ς̎�̂��C�̏��t��30%�ȏ�i�S�̍זE�̖�1/3�ȏ�j�ɂ킽�鎉�b���ifatty change�j�ł���C���̂ق��ɂ͌����ȑg�D�w�I�ȕω��͔F�߂��Ȃ��D
�A���R�[�����̐��ۏǁiAlcoholic hepatic fibrosis�j
�̑g�D�a�ς̎�̂��C1�j���S�Ö����͐��̐��ۉ��ipenvenular fibrosis�j�C2�j�̍זE���͐��̐��ۉ��ipericellular fibrosis�j�C3�j�喬�邩�琯䊏�ɉ��т���ۉ��istellate fibrosis�Csprinkler fibrosis�j�̂����ꂩ�C�Ȃ������ׂĂł���C���ǍזE�Z����̍זE�͌y�x�ɂƂǂ܂�D
�A���R�[�����̉��iAlcoholic hepatitis�j
�̑g�D�a�ς̎�̂��C�̍זE�̕ϐ��E�ł���C1�j���t���S������̂Ƃ����̍זE�̒����Ȗc���i���D���Cballooning�j�C2�j��X�̒��x�̊̍זE�C3�jMallory�́i�A���R�[���Ɏq�́j�C�����4�j���j�������̐Z����F�߂�D
a. ��^�I�F1�j-4�j�̂��ׂĂ�F�߂邩�C3�j�܂���4�j�̂����ꂩ����������
b. ���^�I�F3�j��4�j�̗��҂���������
�w�i�̂����b�́C�̐��ۏǂ��邢�͊̍d�ςł����Ă��C�A���R�[�����̉��̕a���g�D�w�I���������C�A���R�[�����̉��Ɛf�f����D
�A���R�[�����̍d�ρiAlcoholic liver cirrhosis�j
�̂̑g�D�a�ς́C��^��ł͏����ߐ��C���Ԏ����ł���D�̍d�ς̑g�D�E�`�Ԋw�I�؋��͓����Ȃ��Ă��C�����C�摜��������ь��t�����w��������Տ��I�ɃA���R�[�����̍d�ςƐf�f�ł���D
�A���R�[�����̊��iAlcoholic hepatocellular carcinoma�j
�A���R�[�����̏�Q�ŁC�摜�f�f�C�܂��͑g�D�f�f�Ŋ̊��̏���������ꂽ���̂ŁC���̕a�������O�ł������̂��A���R�[�����̊��Ɛf�f����D
![]() ����
����
�A���R�[���ˑ��ǂ̐f�f
CAGE�@
1. �����̎�ʂ����炳�Ȃ�������Ȃ��Ɗ��������Ƃ����邩�H(Cut down)
2. ���l�Ɏ����̈����ɂ��Ĕᔻ����C�ɏ�������Ƃ����邩�H(Annoyed by criticism)
3. �����ɂ��č߂̈ӎ������������Ƃ����邩�H(Guilty feeling)
4. ������}�����������Ƃ����邩�H(Eye-opener)2���ڈȏ�z���ňˑ��ǂ��^��
ICD 10�@
1. �����ւ̋����~�]�܂��͋�����
2. �����J�n�C�����I���C����ʂ̂����ꂩ�̃R���g���[����Q
3. �A���R�[���𒆎~�܂��͌��ʂ����Ƃ��̐����w�I���E���
4. �ϐ��̏؋��i���������������邽�߂̈���ʂ̑���j
5. �����ɂ��C���̊y���݂��ɖ��S�ɂȂ�C����ł��鎞�Ԃ������Ȃ����萌�������߂�̂Ɏ��Ԃ�v����悤�ɂȂ�
6. ���炩�ɗL�Q�Ȍ��ʂ��N���Ă���̂Ɉ����𑱂���3���ڈȏオ1�N��d�ŊY������Έˑ��ǂƐf�f����
�֎�
����
�̔��
�������ǎ��Ö�
�f��⏕��
�V�A�i�~�h�FALDH�j�Q��ŁC�̏�Q�̃��X�N����
�W�X���t�B�����FALDH�j�Q��ŁC�����Ƃ��đ��I��
�A�J���v���T�[�g�F�f����ڕW�Ƃ���ꍇ�̑��I��
�i�����t�@���F������ڕW�Ƃ���ꍇ�̑��I��
�h�{�Ö@
���b�̂ł͐ێ�J�����[�̓K������}��C�A���R�[�����̉���̍d�ςł͍��`���E���G�l���M�[�H���s�Ȃ��D
IV�D��A���R�[�������b���̎����ɂ���
![]() ��A���R�[�������b���̎����iNAFLD�Fnon-alcoholic fatty liver disease�j
��A���R�[�������b���̎����iNAFLD�Fnon-alcoholic fatty liver disease�j
��` �iNAFLD/NASH �f�ÃK�C�h���C�� 2020�j
��A���R�[�������b���̎����inonalcoholic fatty liver disease�FNAFLD�j�́C��Ƀ��^�{���b�N�V���h���[���Ɋ֘A���鏔���q�ƂƂ��ɁC�g�D�f�f���邢�͉摜�f�f�ɂĎ��b�̂�F�߂��a�Ԃł���D�A���R�[�����̏�Q�C�E�C���X���̎����C���̏�Q�ȂǑ��̊̎����͏��O����DNAFLD�́C�a�Ԃ��قƂ�ǐi�s���Ȃ���A���R�[�������b�́inonalcoholic fatty liver�FNAFL�C�ȑO�̒P�������b�́j�Ɛi�s���Ŋ̍d�ς�̊��̔��Ǖ�n�ɂ��Ȃ��A���R�[�������b�̉��inonalcoholic steatohepatitis�FNASH�j�ɕ��ނ����D
1.�̑��̎��b�����́C�g�D�w�I��5���ȏ��L�ӂƂ���D
2.NASH�́C�a���f�f�ɂ�鎉�b�ϐ��C���ǁC�̍זE��Q�i���D�l�ϐ��j�������ł���D
3.NAFL��NASH�́C���݈ڍs������DNAFL�̈ꕔ�́C�i�s���x�͒x�������ۉ����i�s���邱�Ƃ�����D
4.�����̏���̓G�^�m�[�����Z�j��30g/���C����20g/������ł���D
5.�ɋN�����鎉�b���̎����́C��{�I�ɖ��̏�Q�Ƃ��Ď�舵���D
6.�����鏬�H�����b�ϐ���悷�郉�C�nj�Q�C�}���D�P�����b�̂Ȃǂ́CNAFLD����͏��O����D
7.NASH�̍d�ς̒��ɁC�i�s�ƂƂ��Ɏ��b�ϐ��╗�D�l�ϐ��Ȃǂ�NASH�̓������������Cburned-out NASH��悷����̂�����D
�p�x
�]�����{�ł�10-30���̗L�a���Ƃ���Ă��܂������C�ŋ߂̉u�w�����iJ Gastroenterol 47�F586�C2012 �j�ł��C29.7���ƕ���C���ď����i20-40���j�����Ⴂ���l�ł��D
����
�얞�E���̏d�̕p�x�������n�您���PNPLA3�ipatatin-like phospholipase domain containing protein 3 �j�̃��X�N�A�����ۗL���̍����n��ŕp�x�������ƕ���Ă��܂��iGastroenterol Hepatol 15�F11�C2018�j�D
�f�f
NAFLD�͉摜�������͑g�D�w�I�Ɋ̑��Ɏ��b�~�ρi�̍זE��5���ȏ�j��F�߁C�A���R�[���C��܁C��`�q�����Ȃǂɂ������b�̂����O���ꂽ���̂Ƃ���D�i���{������a�w��E���{�̑� �� NAFLD/NASH �f�ÃK�C�h���C��2020�j�D
���t����
Type IV collagen 7s�CWFA-M2BP�iWisteria floribunda agglutinin-positive Mac-2 binding protein�j�̕��p��96.5���̉A���I����������Ă��܂��iJ Gastroenterol hapatol 33�F1795�C2018�j�D
�����g����
B-mode �ɂ�鍂�P�x�́C�̐t�R���g���X�g�z���C���B�R���g���X�g�z���C�[�������Ȃ�тɖ喬�E�̐Ö��̕s���ĉ������b�̂̏����Ƃ���Ă��܂��iAm J Gastroenterol 102�F2708�C2007�j�Dtransient elastgraphy �ł́C���x���ۉ�����ъ̍d�ϐf�f�ɂ����銴�x�� 85�������92%�C���ٓx��85�������92���ƕ���Ă��܂��iAliment Pharmacol Ther 39�F254�C2014�j�D
MRI ����
MRI �ɂ�� proton density fat fraction �l�Ɗ̎��b���Ƃ̑��ւ�����Ă��܂��iGastroenterology 150�F626�C2016�j�D�܂��CMRI �ɂ��̐��ۉ��]���͍ł��f�f���x�������Ƃ���Ă��܂��iClin Gastroenterol Hepatol 17�F630�C2019�j�D
NAFLD fibrosis score�iNFS�j
1.65 + 0.037 �~ age (years) + 0.094 �~ BMI (kg/m2) + 1.13 �~ Impaired fasting glucose/diabetes (yes = 1, no = 0) + 0.99 �~ AST/ALT ratio − 0.013 �~ platelets (�~109/l) - 0.66 �~ albumin (g/dl) �iBMC Gastroenterol 12�F2�C2012�j
FIB-4 index
�N�� �~ AST(IU/l) / ������ (�~109/l) �~ ��ALT (IU/l)
FIB-4�F2.67 ���J�b�g�I�t�l�Ƃ����ꍇ�C���x���ۉ��̊��x��26.6%�C���ٓx��96.5���ƕ���Ă��܂��iHepatology 66�F1486�C2017�j�D
FAST score
�t�B�u���X�L���������̊̍d�x����l�iLSM�j�CCAP����l�iCAP�j�C���t������AST��p���ĎZ�o���܂��D
FAST=�ie-1.65�{1.07�~ln�iLSM�j�{2.66*10-8 �~CAP3-63.3�~AST-1�j/�i1�{e-1.65�{1.07�~ln�iLSM�j�{2.66*10-8�~CAP3-63.3�~AST-1�j
���O�f�f��0.35�ȉ��C�m��f�f��0.67�ȏ�̃J�b�g�I�t�l�ŁCFAST sore �̊��x��89���C���ٓx��89���ƕ���Ă��܂��iGut 72�F1399�C2023�j
��`
Ludwig ��ɂ����ꂽ�T�O�iMayo Clinic Proc 55�F434, 1980�j�ŁC���b�̂ɉ��ǁC���ۉ������������Ԃł��D��A���R�[�������b�́iNAFLD�Fnon-alcoholic fatty liver disease�j�ɂ͎��b�̂�NASH�i��A���R�[�������b���̉��j������C�䗦��9:1�Ƃ����Ă��܂��D���҂͌o�߂��قȂ邽�߁iNASH�͕a�C���i�s���j�ӕʂ��K�v�ł���C�g�����X�A�~�i�[�[�̏㏸�C�����ቺ�C���ۉ��}�[�J�[�㏸�Ȃǂ��ӕʓ_�Ƃ��Ă������Ă��܂����C��ΓI�Ȃ��̂ł͂���܂���D�m���ȕ��@�͐N�P�I�ł͂���܂����̐����ɂ��g�D�f�f�ł��D
����
���b�̂�������first hit �ɕʂ̋@���ɂ��second hit �������NASH����������Ƃ���two hits theory ������Ă��܂��iGastroenterology 114�F842�C1998 �j�Dfirst hit �Ƃ��āC�V�����b�_�̊̍זE�ւ̎�荞�ݑ����C�̍זE�ւ̓������������ɔ������b�_�������i�C�̂ł�VLDL������Q�ƕ��o�ቺ�Ȃǂ��������Ă��܂��Dsecond hit �Ƃ��ẮC�_���X�g���X�C�t���[���W�J���̔����C�����ߎ_���C�G���h�g�L�V���ɂ�鉊�ǐ��T�C�g�J�C���̗U���C�~�g�R���h���A�@�\�s�S�C�A�f�|�T�C�g�J�C������ُ̈�Ȃǂ��z�肳��Ă��܂��D
�f�f
�g�D�w����
���t���S���̑�H���̎��b������F�߁C���b�X�C���b���������o�����D
���t���ɑ�������o�����D
�̍זE�̕��D�l�c���C�j�̋�E���C�}�����[�̂̏o�����݂�D
�̍זE���͐��ۉ��C���S�Ö����͐��ۉ��C��䩏���ۉ��C��������ۉ��Ȃǂ��݂���D
�} steatohepatitis
Powell �̐f�f�
1. ������ҁi �A���R�[���ێ�ʂ��j���F30g�^���ȉ��C�����F30g�^���ȉ� �j
2. �̑g�D���� steatohepatitis
3. ���̊̎����̏��O
Matteoni �̕��� �iGastroenterology 116�F1413�C1999�j
�@
�g�D����
�f�f
Type 1
���b�����̂�
fatty liver
Type 2
���b����+���t������
fatty liver
Type 3 ���b����+���D�l�ϐ� NASH Type 4
type 3+�̐��ۉ��܂��̓}�����[��
NASH
Brunt �̕��� �iSemin Liver Dis 21�F3�C2001�j
������
|
�@ |
���b�� |
���D�l��� |
���t������ |
�喬�扊�� |
|
Grade 1 �imild�j |
-1/3 |
��X�̒��x�ɔF�߂� |
�U�ݐ��Ōy�x |
�F�߂Ȃ� - �y�x |
|
Grade 2 �imoderate�j |
1/3 - 2/3 |
���炩�ɔF�߂� |
�������Ǐ��� |
�y�x - �����x |
|
Grade 3 �isevere�j |
1/3 - |
���x�ɔF�߂� |
�}������і������Ǐ��� |
�y�x - �����x |
�a��
| Stage 1 | perivenular / perisinusoidal / pericellular fibrosis |
| Stage 2 | Stage 1 + portal fibrosis |
| Stage 3 | bridging fibrosis |
| Stage 4 | �̍d�� |
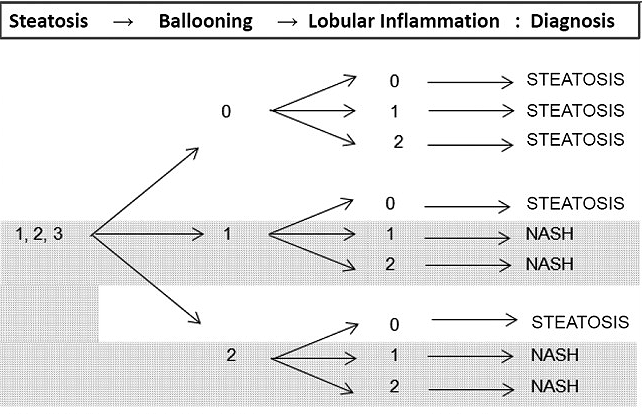
Kleiner-Brunt �̕��ށiNAFLD activity score�j �iHepatology 41�F1313�C2005�j
���ۉ�
Score
���b��
���t������ �i200�~���삠����j
���D�l���
0
<5%
�Ȃ�
�Ȃ�
1
5 - 33%
<2�a��
����
2
34 - 66%
2 - 4�a��
����
3
>66%
>4�a��
�@
0 - 2�FNAFL / 3-4�Fborder line / 5-8�FNASH
�a������
Stage ����
0 none 1 1a mild zone 3 perisinusoidal fibrosis 1b moderate zone 3 perisinusoidal fibrosis 1c portal / periporatal fibrosis only 2 zone3 perisinusoidal and portal / periporatal fibrosis 3 bridging fibrosis 4 cirrhosis
FLIP�ifatty liver inhibition of progression�jalgorithm �iHepatology 60�F565�C2014�j
�̐������]�܂������
����
���x�얞
���A�a
AST / ALT��1
��������
�̋@�\�ቺ
���ۉ��}�[�J�[�㏸
����
���b�̂ɑ���
�̏d����
�x�U�t�B�u���[�g �FAMP�L�i�[�[�����@�����z�肳��Ă��܂��iLancet 354�F1299�C1999�j�D
�X�^�`���F�̑g�D����ь��t�����w�̉��P���ʂ�����Ă��܂��iJ Hepatol 63�F705�C2015�j
�_���X�g���X�ɑ���
�b��
�r�^�~��E�F����NASH�ɂ����錌�t�����w���P���ʂ�����iJ Pediatr 136�F734�C2000�j �C���^��͂Ŋ̑g�D�w�I�ɂ��L�p��������Ă��܂��iNutrition 3�F923�C2015�j�D
silymarin�i�}���A�A�Y�~�j
N-acetylcystein�iGastroenterology 118�FA1444�C2000�j
�h�{�⏕��
�J���j�`���iAm J Clin Nutr 49�F618�C1989�j
�R�����iHepatology 22�F1399�C1995�j
Betaine�iAm J Gastroenterol 96�F2711�C2001�j
�̔��
�E���\�f�I�L�V�R�[���_�iHepatology 23�F1464, 1996�j
���̓~�m�t�@�[�Q��C
�|���G���z�X�t�@�`�W���R�����iEPL�j
���A�a��
�s�I�O���^�]���F�`�A�]���W���U���̂� PPAR�� �����@�����z�肳��Ă��܂� �iN Eng J Med 362�F1675�C2010�j�D
���g�z���~���FAMP�L�i�[�[�CTNF-�������@�����z�肳��Ă��܂� �iLancet 358�F893, 2001�j�D
�g���O���^�]�� �F�̏�Q�̕���p�̂��ߔ̔����~�iAm J Gastroenterol 96�F519, 2001�j�D
SGLT2�j�Q��F�̎��b������ь��t�����w�̉��P���ʂ�����Ă��܂��iHepatol Res 49�F64�C2019�j�D
GLP-1�A�i���O���܁F�����O���`�h�̊̑g�D�w�I����ь��t�����w�I�L�p��������Ă��܂��iLancet 387�F679�C2016�j
�A���W�I�e���V��II ��e�̝h�R�� ����уA���W�I�e���V���ϊ��y�f�j�Q��
NASH�ɑ��郍�T���^���̗L����������iHepatology 40�F1222�C2004�j�C�G�i���v������NASH�̊̐��ۉ��}�����ʂ�����Ă��܂��iAtherosclerosis 218�F378�C2011�j�D
�O�ȓI����
BMI��32�Ő����K���a����������NAFLD ���ی��K���ƂȂ�܂����C�{�@�ňݖD�k�p�̂ݓK�����F�߂��Ă��܂��D
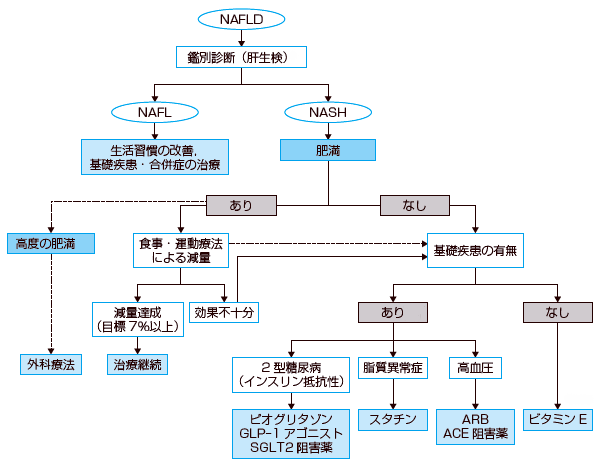
�} ���Ãt���[�`���[�g�i���{������a�w��E���{�̑��w�� NAFLD/NASH �f�ÃK�C�h���C��2020�j
�@
�\��
NASH��20%��10�N�ԂŊ̍d�ςɈڍs�� �iHepatology 35�F746, 2002�j�C10�N�Ԃ�5���̊̍זE���̔��ǁiHepatology 64�F773, 2016�j������Ă��܂��D
![]() ��ӈُ�֘A���b�́iMAFLD�Fmetabolic dysfunction-associated fatty liver disease�j
��ӈُ�֘A���b�́iMAFLD�Fmetabolic dysfunction-associated fatty liver disease�j
��`
���{������a�w����u���b���̎�����steatotic liver disease�iSLD�j�Ƒ��̂��C�]����NAFLD�CNASH�̓��^�{���b�N�nj�Q�̊�̈ꕔ�����ꍇ�Ɍ��肵�āCmetabolic dysfunction associated steatotic liver disease�iMASLD�j�Cmetabolic dysfunction associated steatohepatitis�iMASH�j�Ɛf�f���邱�ƂɂȂ����v�Ƃ̕�����܂����D����K�C�h���C�������������\��ł����C���݂́C�u�ߑ̏d�E�얞�v�C�u2�^���A�a�v�C�������́u�����E����̏d�ł������̑�ӈُ�v�����Ă��鎉�b�̂�MAFLD �ƒ�`����Ă��܂��D
�@
![]() ��`
��`
���Â��p������ߒ��ɂ����āC�̏�Q�Ƃ��ďo�����镛��p�ł��D
![]() ����
����
�R�ۖ��R���������ł������i19���j�C���ɉ��M�܁i18���j�C���N�H�i�i14���j�������܂��D���Nj@���́C���̂܂��͂��̑�ӕ����̓Ő��������p�ʈˑ��^�ł��钆�Ő��ƁC���ّ̎�����2��ނ�����܂��D
![]() �f�f
�f�f
���p�Ɗ̏�Q�̌o�߂Ƃ����ԓI�Ɋ֘A���邱�ƂƁC���̊̏�Q�̏��O�f�f����{�ł��D
�\ DDW-J 2004 ���̏�Q���[�N�V���b�v�̃X�R�A�����O�i�̑� 46�F85�C2005�j
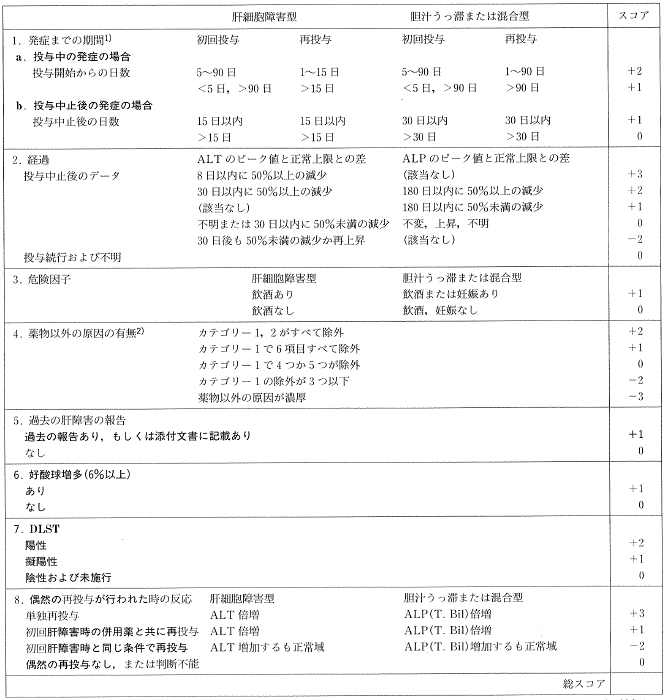
![]() ����
����
�N���̓���Ɠ��^���~
�Ö@
�̍זE��Q�^
���̓~�m�t�@�[�Q��C® �̐Ò��܂��̓E���\�f�I�L�V�R�[���_�̌o�����^�i������ 100�F659�C2003�j�D�A�Z�g�A�~�m�t�F���ɂ��}���̕s�S�̏ꍇ�́C����10���Ԉȓ��ł���C�A�Z�`���V�X�e�C��������140mg/kg�C�Ȍ�4���Ԃ��Ƃ�70mg/kg��17��o�����^�D
�_�`�����،^
�E���\�f�I�L�V�R�[���_�����I���i������ 85�F2420�C1988�j�ŁC�J������ꍇ�̓X�e���C�h���g�p����܂��D
![]()